Gerinnung –
Kardiochirurgie
In der Kardiochirurgie können naturgemäß
häufig Blutungen auftreten. Auf dieser Seite
erhalten Sie einen Überblick.
Kardiochirurgie
Operationen am offenen Herzen unter Einsatz eines extrakorporalen kardiopulmonalen Bypasses (CPB) gehören zu den Operationen, die postoperativ häufig Bluttransfusionen erfordern. Re-Operationen sind mitunter unumgänglich.1
Bei einigen Patienten treten diffuse systemische Blutungen auf, die auf einen akuten hämostatischen Defekt hindeuten, zurückzuführen auf lange CPB-Expositionszeiten.
Zu den hämostatischen Indikatoren zählen niedrige Werte von Fibrinogen und anderen Gerinnungsfaktoren, Hyperfibrinolyse und vorübergehende Thrombozytenfunktionsstörungen, von denen angenommen wird, dass sie den Hauptgrund für postoperative Blutungen darstellen.1
Thrombozyten, die dem CPB ausgesetzt sind, weisen Anomalien ihrer Membranglycopoteine auf, die zu fehlerhaften Wechselwirkungen zwischen den Thrombozyten und den adhäsiven Proteinen wie Fibrinogen und vWF führen. Der Grad der hämostatischen Beeinträchtigung ist abhängig von weiteren Variablen wie der Art des Eingriffs, des Anästhetikums, des Grades der Unterkühlung und der Art des CPB.1
Auch führen die vorhandenen Scherkräfte bei Einsatz eines CPB zum Verlust der hochmolekularen Multimere des vWF, quasi einer erworbenen von-Willebrand-Erkrankung.2
Häufig sind zudem ältere Patienten betroffen, bei denen möglicherweise Medikamente wie NSAID (nonsteroidal inflammatory drugs) oder ADP-Rezeptor-Antagonisten/P2Y12-Antagonisten zusätzlich zu einer medikamenteninduzierten Thrombozytendysfunktion führen können.3
Kardiochirurgie
Operationen am offenen Herzen unter Einsatz eines extrakorporalen kardiopulmonalen Bypasses (CPB) gehören zu den Operationen, die postoperativ häufig Bluttransfusionen erfordern. Re-Operationen sind mitunter unumgänglich.1
Bei einigen Patienten treten diffuse systemische Blutungen auf, die auf einen akuten hämostatischen Defekt hindeuten, zurückzuführen auf lange CPB-Expositionszeiten.
Zu den hämostatischen Indikatoren zählen niedrige Werte von Fibrinogen und anderen Gerinnungsfaktoren, Hyperfibrinolyse und vorübergehende Thrombozytenfunktionsstörungen, von denen angenommen wird, dass sie den Hauptgrund für postoperative Blutungen darstellen.1
Thrombozyten, die dem CPB ausgesetzt sind, weisen Anomalien ihrer Membranglycopoteine auf, die zu fehlerhaften Wechselwirkungen zwischen den Thrombozyten und den adhäsiven Proteinen wie Fibrinogen und vWF führen. Der Grad der hämostatischen Beeinträchtigung ist abhängig von weiteren Variablen wie der Art des Eingriffs, des Anästhetikums, des Grades der Unterkühlung und der Art des CPB.1
Auch führen die vorhandenen Scherkräfte bei Einsatz eines CPB zum Verlust der hochmolekularen Multimere des vWF, quasi einer erworbenen von-Willebrand-Erkrankung.2
Häufig sind zudem ältere Patienten betroffen, bei denen möglicherweise Medikamente wie NSAID (nonsteroidal inflammatory drugs) oder ADP-Rezeptor-Antagonisten/P2Y12-Antagonisten zusätzlich zu einer medikamenteninduzierten Thrombozytendysfunktion führen können.3
Klinische Studien mit Desmopressin bei Operationen am offenen Herzen
Die ersten Studien zum Einsatz von Desmopressin im Bereich der Kardiochirurgie stammen bereits aus dem Jahr 1986.1
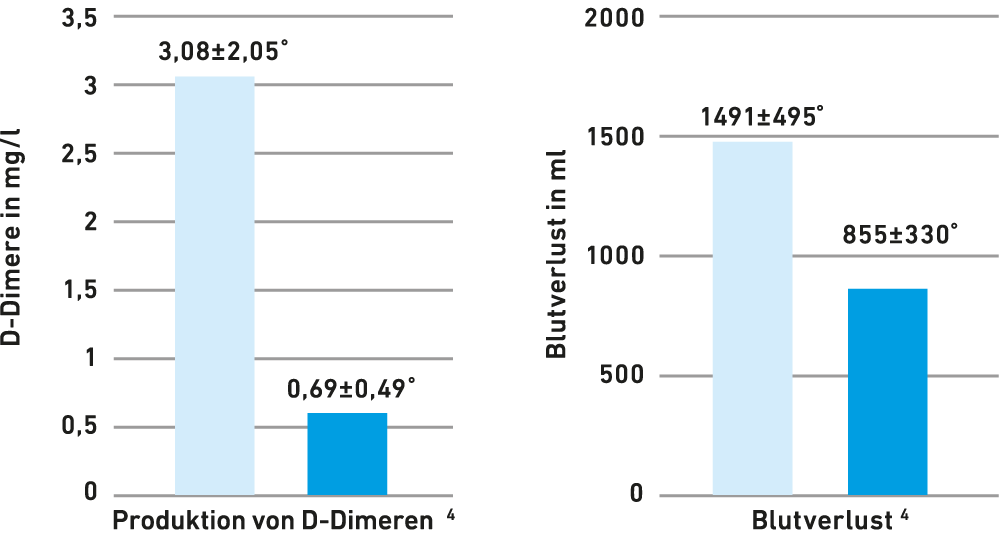
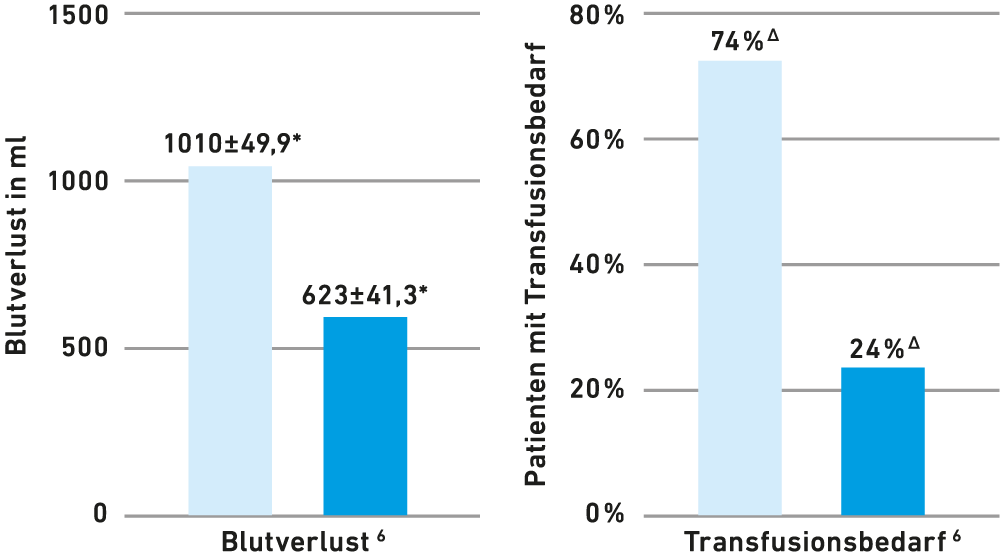
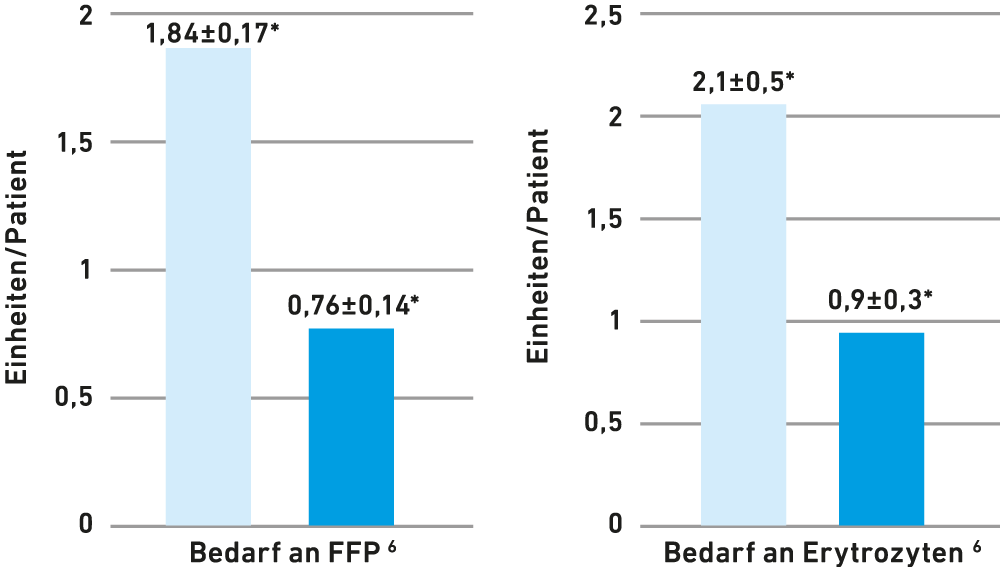
In der ersten kontrollierten randomisierten Studie an Patienten mit komplexen Herzoperationen, die mit großen Blutverlusten in Verbindung standen, waren die Ergebnisse beeindruckend.2 Zum Zeitpunkt des Brustverschlusses reduzierte Desmopressin den perioperativen und frühen (12 h) postoperativen Blutverlust- und Transfusionsbedarf signifikant um etwa 40%.5
Neuere klinische Studien im Bereich der Kardiochirurgie bestätigen die Wirksamkeit von Desmopressin und empfehlen die zusätzliche Gabe von Tranexamsäure.
Kombinierte Gabe von Desmopressin + Tranexamsäure senkt Blutverlust bei Koronararterien-Bypassoperationen4,6
Desmopressin und Tranexamsäure unterstützen die Gerinnung auf unterschiedliche Weise
Tranexamsäure: Schutz vor enzymatischem Clot-Abbau
Desmopressin: Thrombozytenaktivierung, -adhäsion und -aggregation
Von Desmopressin profitieren insbesondere Patienten mit vorangegangener Aspirin-Einnahme > 7 Tage und Patienten mit einer CPB-Zeit (cardiopulmonary bypass) von > 140 Minuten.
Desmopressin bei Aortenklappenstenosen
Eine verlängerte CADP-CT (collagen and adenosine diphosphate closure time) weist auf eine Thrombozytenfunktionsstörung bei schwerer Aortenklappenstenose aufgrund des vorhandenen Scherstresses hin.
Auch bei Patienten mit schwerer Aortenklappenstenose kann Desmopressin als wirksames prohämostatisches Mittel eingesetzt werden.8
Referenzen:
1 Cattaneo M. Haemophilia. 2008; 14 (Suppl. 1):40–47
2 Vincentelli A N Engl J Med. 2003; 349:343-9
3 Koscielny J Hämostaseologie. DDAVP aus Kapitel 50: Hämostyptika. 2010; B. Pötzsch and K. Madlener, Springer-Verlag, Berlin Heidelberg
4 Spyridakis E et al. Intensive Care Medicine Experimental. 2018; 6 (Suppl 2):40
5 Salzmann EW et al. N Engl J Med. 1986; 314:1402–6
6 Özal E et al. J Thorac Cardiovasc Surg. 2002; 123:539-43
7 Wademan BH et al. Interact Cardiovasc Thorac Surg. 2014; 18(3):360-70
8 Steinlechner B et al. Ann Thorac Surg. 2011; 91:1420–6
vWS – von-Willebrand-Erkrankung
vWF – von-Willebrand-Faktor